診療案内
TREATMENT
1. 白内障
白内障とは
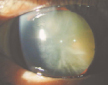
白内障は水晶体がにごる病気です。
にごりが濃いとそれだけ視力が低下します。
また、まぶしい、かすみ、眼が疲れるなどの症状を訴えられる患者様もいます。
白内障の検査
視力検査
細隙灯(さいげきとう)顕微鏡で白内障のにごりの程度を検査します。眼圧検査、眼底検査など他の病気がないかも検査します。糖尿病網膜症、緑内障などがあれば、まずその病気の検査・治療を行います。
白内障の治療

にごりが軽いうちは目薬でようすみます。目薬は進行を遅らせるためで、見やすくすることはできません。
にごりが濃くなり、視力低下・かすみ・まぶしさが気になるようなら手術を行います。
昔は、日常生活がいよいよできなくなったときに手術をするものでしたが、現在の手術はほぼ安全になってきており、合併症はほとんどありません。
あまり待ちすぎると、かえって手術が難しくなり、視力が思ったより出ないことがあります。
白内障の手術
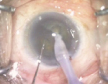
当院では白内障手術を日帰り手術で行っています。
手術室は前日より紫外線照射、手術当日ヘパフィルターにて室内を清浄化しています。
患者様には手術1時間前に来院していただきます。手術前の目薬(ヒトミをひらく目薬)を15分ごとにさします(看護師がします)。
当院では白内障手術を日帰り手術で行っています。
手術室は前日より紫外線照射、手術当日ヘパフィルターにて室内を清浄化しています。
患者様には手術1時間前に来院していただきます。手術前の目薬(ヒトミをひらく目薬)を15分ごとにさします(看護師がします)。
- 【白内障手術の費用(片目)】
- 1割負担 2万円以下
- 3割負担 6万円以下
※手術中に使うお薬によって変わります。
通院の際の流れ
- 1手術2週間前 術前検査
- 2手術3日前 抗菌目薬開始
- 3手術当日 (火) 午後 手術
- 4手術1日目(水) 診察 眼帯交換・目薬をはじめます
- 5手術2日目(木) 診察 眼帯除去
- 6手術3日目(金) 診察 髪・顔を洗えます
- 7手術4日目(土) 診察 視力・眼圧
- 8手術6日目(月) 診察
- 9手術10日目(木) 診察(眼底精密検査)
以降症状にあわせて、1週間後、2週間後、1ヵ月後と間隔は広がります。
メガネなしでテレビも新聞も! 遠近両用白内障手術
人はなぜ老眼になるのでしょうか?
答えは水晶体の動きにあります。遠いところをみるときは水晶体は薄く、近くをみるときは厚くなります。 距離によって、水晶体は厚みを変え、ピントを調節しているのです。 ところが、年とともに水晶体の厚みが変わらなくなります。遠くをみても、近くをみても、水晶体の厚みは同じで、動かなくなるわけです。 これが老眼の状態です。
水晶体の厚みが変わらなくなったら、どうするか?メガネ(老眼鏡)で補うわけです。 このメガネをつけはずしすること、または遠近両用メガネでは視線をうつすことのわずらわしさから開放されたら どんなにすばらしいことでしょう。
多焦点眼内レンズを使った白内障手術で老眼を治せます。

- 手術方法は通常の白内障手術とまったく同じ。ただ挿入するレンズを多焦点眼内レンズとするだけです。
- 手術はいたみがなく、約10分で終わります。
- 90%の方がメガネなしで生活できます。
このようにメガネがはずせることが大きな特徴ですが、いくつか欠点もあります。
- 中間距離が多少ぼやける。
- 10%の方がメガネが必要になる。ただし、必要となるメガネは遠近両用ではありません。通常(単焦点)の遠く用のメガネです。 遠く用のメガネで、遠近両用のように視線を変えることなく遠くも近くも見えます。
- 夜間車のブレーキランプなど光るものがにじんでみえる。
- 手術後視力が1.0以上に改善したとしても、人によっては、見えることは見えるが、多少ぼやけると感じる場合がある。
- 自費診療であること。
以上の欠点はありますが、メガネがはずせる可能性が高く、実際メガネなしで生活できたときの満足感は大きいと思います。 詳しくは医師へご相談ください。
※写真をクリックすると拡大写真をご覧いただけます。
2. 糖尿病網膜症
症状がなくても検診しましょう!!
糖尿病網膜症になってもほとんどの方は症状がありません。
症状が出たときにはもう遅いということもしばしばあります。
症状がなくても検診しましょう!
糖尿病網膜症とは
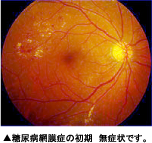
血糖値の高い状態が続くと、特に細い血管が徐々につまってきます。 網膜にも細い血管がたくさんあり、それらがつまっていきます。血管がつまるとそこから先へ血液が進めなくなり、出血します。たいていこのときの出血は、網膜の視力に大事な部分(黄斑)には出血しません。ですから、網膜に出血してもよく見えるわけです。さらに血糖が高い状態をほうっておくと、網膜の細い血管がもっとつまり、網膜の栄養や酸素がいきわたらなくなります。こうなってくると、網膜は新しい血管を作ります(新生血管)。新生血管はできたての弱い血管なので、大量に出血したり、増殖膜といって、かさぶたのような膜をつくります。この時期になると視力は低下することが多いです。
糖尿病網膜症の治療
治療に1番大事なのは内科での血糖コントロールです。血糖コントロールが悪いと、眼科の治療をおこなったとしても進行してしまうことが多いです。
レーザーはなぜ必要?
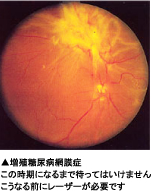
次に大事なのが、新生血管ができる前、適切な時期にレーザーをうつことです。
たとえ、新生血管ができても、 レーザーをうつことで、新生血管を多くの場合なくすことができます。新生血管は、視力低下の最大の原因です。新生血管を完全に退治することが大切です。しかし、レーザーはいたいし、ときにはレーザーにより見えづらくなります。どうしてレーザーをうたないといけないのか?と疑問を持つ患者様も多いです。では、網膜の細い血管がつまっているにもかかわらず、レーザーをせずほうっておくとどうなるのでしょうか?全員とはいいませんが、多くの場合、視力が低下し、しばしば失明することとなるでしょう。確かにレーザーはいたいし、見えるようにはならないし、大変です。でもまったく見えなくなってしまってからでは遅いです。適切な時期に、がんばってレーザーを受けましょう。最後に、なによりも大事なのは検診です。糖尿病網膜症となっても長い間症状はありません。知らないうちに進行する病気です。手遅れとならないように、定期的に検診を受けましょう。
3. 加齢黄斑変性
ものがゆがむ症状に注意しましょう(片目ずつかくして確認しましょう)
どんな病気?
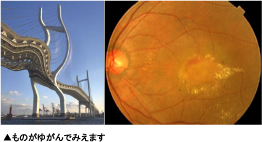
ものがゆがむ症状からはじまり、徐々にまたは急激に視力が低下する病気です。ほうっておけば、視力は最終的に0.01以下に低下します。しかし、まったく見えなくなるのではなく、中心はみえなくなるのですが、まわりはみえます。(みたいところは見えないけど、まわりは見える)50歳以上の方におこります。
タバコをよく吸う方におこりやすいといわれています。網膜(光を感じる場所)とくに黄斑(網膜の中でもとくに視力にかかわる場所)の下に、弱い血管の膜(脈絡膜新生血管)ができます。その脈絡膜新生血管から血が出たり、水が漏れたりして、網膜をいためていく病気です。
治療は?
一旦みえにくくなると、なかなか良くすることが難しい病気です。治療の目的は、悪くならないように予防することです。
しかし、治療にもかかわらず、長い目で見ると再発し、進行する場合もしばしばあります。早期発見・早期治療が大切です。
-
1) アイリーア・ルセンティス・マクジェン硝子体注射
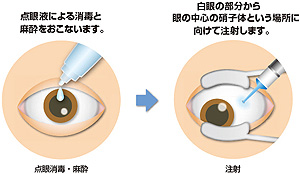
注射するお薬は血管からの水漏れをなくし、弱い血管の膜を小さくする効き目があります。
1回打てばしばらく大丈夫な方もいますが、たいてい数か月で再発します。繰り返し打つことが多いです。
第一選択の治療法です。- 方法
- 消毒後、眼球内(硝子体内)にごく少量(0.05ml)注射します。
- 注意事項
- 再発すれば、くりかえし注射が必要となる。
注射薬の価格が高い。
確率は非常に少ないが、網膜剥離、眼内炎を起こす可能性がある。
-
2) 光線力学的療法(PDT)
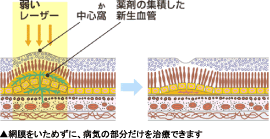
- 方法
- まずお薬を注射します。そのお薬は、光に当たると、その周りの血管をつまらせます。お薬を注射して15分後、赤い光をあてます。光を当てる時間は1分半ほどです。
光を当てている間は痛みません。 - 注意事項
- お薬を注射してから5日間は直射日光、裸電球を避けてください。もし、ある程度の時間日光にあたると、強い日焼けになる恐れがあります。蛍光灯、テレビは大丈夫です。1回の治療で、効き目が十分に出ないことが多く、治療は数回必要です。
-
3) 網膜光凝固(レーザー)
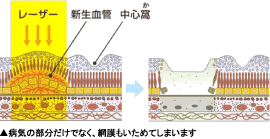
この治療法は、脈絡膜新生血管だけでなく、網膜もいたみます。
黄斑(視力に一番大事な場所)の下に病変があるときにこの治療をすると、黄斑をいためてしまい、視力が必ず低下します。
したがって、脈絡膜新生血管が黄斑の下にない場合におこないます。
4. 緑内障
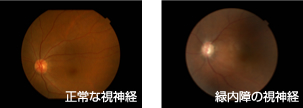
視神経がいたんでいく病気です。視神経がいたんでいく原因は、眼圧(目の中の水圧)により視神経がおされることです。 視神経の血のめぐりが悪くなりいたんでいくという説もあります。緑内障には急激に症状が出るタイプ(緑内障発作)のものもありますが、たいていの場合、痛みもなくゆ~っくりすすみます。そのほか、続発緑内障といって、たとえば目を強く打った後(外傷性)、リンデロン、フルメトロンなどの目薬を長期間さすと、その副作用で緑内障となるもの(ステロイド性)ぶどう膜炎が原因となって起こるものがあります。これらは治療法にバリエーションがあり、ここでは省略します。
症状と治療
-
1) 急激に症状が出るタイプ(急性閉塞隅角緑内障、緑内障発作)の場合
急にみえにくくなり、白目の充血、頭痛、嘔気嘔吐がおこります。かなりしんどい症状となります。 頭痛も起こるので、まちがえて内科へ受診してしまう方もいます。治療はレーザーで茶目(虹彩)に1箇所小さな穴をあけます(レーザー虹彩切開術)。入院の必要はなく、その日のうちに帰れます。症状が出て数日の場合この方法でおさまることが多いです。レーザーでおさまらない場合は、白内障手術や隅角癒着解離術(目の中の水の出口を広げる手術)を加えておこないます。
-
2) 痛みもなくゆ~っくりすすむタイプ(正常眼圧緑内障、原発開放隅角緑内障など)の場合
長い間無症状です。いたみもありません。徐々に視野(見える範囲)が欠けてきて、見える範囲が狭くなってきます。ほっておけば失明することがあります。
治療に入る前に大事なことがあります。
眼圧は変動することです。たとえば、眼圧が25mmHgである方が、別の日にはかると21mmHgとなることもあります。眼圧が25mmHgの日に、眼圧を下げる目薬を出した場合、別の日にはかった21mmHgは目薬によって下がったのか、自然に(変動の範囲で)さがったのかわかりません。つまり、目薬が効いたのか効いてないのかわからなくなります。この問題を解決するために、最初は無治療で眼圧を測ります(3回から5回)。しかも測る時間を変えます(日内変動があるため)。たとえば、午前中に3回午後に2回というようにはかります。そして、眼圧の平均値(ベース眼圧といいます)を計算します。ベース眼圧を基準に治療効果があるのかどうかを判定します。治療は眼圧を下げることです。眼圧を下げることで、視野障害の進行を止めます。 あくまでも、悪くならないように予防することが目標で、すでに視野障害がある場合、よくすることはできません。では、どうやって眼圧を下げていけばよいのでしょうか?

まず目薬で眼圧を下げます。定期的に視野検査を行い、視野が狭くなってくるようなら、さらに眼圧を下げます(目薬を追加)。たくさんの目薬(多くても3種類が限度)を使っても、視野障害が進むようなら、手術で眼圧を下げます。手術も目薬と同じように悪くならないようにすることが目的です。緑内障の手術をしたからといって、見やすくなるわけではありません。緑内障のほとんどは自覚症状がありません。大切なのは検診です。40歳以上の方は年に1度の眼科検診をすすめます。
5. 未熟児網膜症
未熟児網膜症は未熟児とくに在胎週数が30週未満、出生体重が2000g未満に発症しやすく、これらが低いほど、レーザーで治療が必要となる確率も高くなります。小さいうちに生まれてきた場合、網膜(眼底の光を感じる場所)の血管もまだ発育が不十分です。生後、網膜の血管はひきつづき伸びようとします。血管が伸びていく過程で、ときに網膜の血管が充血し、枝分かれが多くなります。病気が進行すると、充血した血管から増殖膜とよばれるかさぶたみたいなものができます。この状態がさらに悪くなると、増殖膜が網膜を引っ張り、網膜剥離となり失明することがあります。
未熟児網膜症はI型とII型にわけられます。
I型は悪くなるとしてもゆっくりです。たとえ悪くなってもほぼレーザーでおちつかせることが可能です。
II型は急激に進むタイプです。レーザー治療にもかかわらず、ときに失明するのがこのタイプです。通常未熟児網膜症はNICU(新生児集中治療室)のある病院で検診、治療してもらうことがほとんどです。NICU退院後、レーザーの追加をすることはほとんどありません。当院でもレーザー後の検診含め、未熟児網膜症の検診は可能です。その際には、現在通院中の眼科の紹介状をご持参ください。
6. 斜視・弱視
斜視の症状と治療
通常ものをみるときは、両目ともそのものに目線を向けます。斜視の場合は、片目はそのものに目線を向けることができるのですが、もう片方の目が違うところを見ている状態です。もう片方の目が外にずれていれば外斜視、内側にずれていれば内斜視です。片方の目がずれていると、どういう不都合が起こるのでしょうか?
-
1) 立体感がなくなります。
ハシでおかずをとろうとしても距離が合わないなどです。ただし、小さいころから片目での生活に慣れている場合、こういった不都合を感じることは少ないです。
-
2) 目が疲れやすくなります。
ハシでおかずをとろうとしても距離が合わないなどです。ただし、小さいころから片目での生活に慣れている場合、こういった不都合を感じることは少ないです。
-
3) 弱視になる可能性
小さいお子さん(7歳以下)でかつ、決まったほうの目だけが斜視になる場合、弱視になる可能性があります。
-
4) みため
みための問題も大事です。お子さまの場合、いじめにつながる可能性もあります。
調節性内斜視はメガネで治る斜視です。メガネを常用するようがんばってください。そのほかの斜視の治療は主に手術です。(プリズムメガネで治療できる方もいますが、少ないです。) お子さんの場合、まず弱視があれば、弱視の治療を行います。その後、小学校へ入る前ごろに手術を行います。ただし、先天性内斜視の場合、立体視をできるだけ獲得するため1歳にならないうちに手術をすることがあります。成人の方で急に斜視になった場合、多くはまず6ヶ月は様子見ます。6ヶ月たっても斜視が残っているようなら手術を行います。 斜視が急にでてきたとき、大切なことはまず原因を調べること(脳のMRI検査など)、定期的に眼の位置を調べることです。
弱視の症状と治療
生まれたての視力はいくらぐらい?誰も正確にはかったことはないですが、0.01といわれています。その後成長とともに、視力は発達し、およそ7歳になるころには1.0となります。弱視とはこの視力の発達の途中で(7歳までの間に)何らかの理由で"ぼやけた"映像が網膜にあたりつづけ、視力が発達しない状態です。メガネをかけても、視力は1.0以上とはなりません。原因としては遠視、乱視、斜視が多いです。治療で大事なことは、治療に年齢制限があることです。7歳を越えてしますと、なかなか治りません。早期発見早期治療が大切です。遠視、乱視などがある場合、まずメガネをかけます。子供さまの場合、ピントを合わせる力が強く、ピントを合わせる力を弱める目薬をさしてからメガネの度数を測ります。メガネでも視力が良くならない場合、良い方の目をかくし、弱視のほうの目だけで見る訓練をします。
7. 眼瞼けいれん(ボトックス注射)
まぶたがピクピクする症状は日常よくあります。数週間続く場合もありますが、ほとんど自然に治り、心配いりません。治療が必要な眼瞼けいれん(本態性眼瞼痙攣)というのは、まぶたがけいれんすることにより、目を開けるのがつらい、まぶしい、コロコロするなどの症状(ドライアイの症状と共通するところが多い)、ひどい場合は目を開けることができなくなります。原因は不明です。治療はボトックス注射を行います。まぶたの皮下に6ヶ所注射します。痛みが少なくなるよう、もっとも細い針でおこないます。効き目はさまざまですが、症状が軽くなることが多いです。難点は3ヶ月ごとに注射が必要となることが多いこと、たまに、まぶたが下がったまま上がらなくなる副作用があることです(3ヶ月で元に戻ります)。似たような病気で片側性顔面けいれんというのがあります。これはまぶたのけいれんが最初の症状ですが、ほっぺた、口のはしっこがけいれんすることもあります。脳外科で手術することにより、完治させることができますので、まず手術をおすすめします。しかし、手術をしたくない場合はボトックス注射をおこないます。注射は良く効きますが、3ヶ月ごとに注射が必要となります。



